冠状动脉疾病的遗传基础
2026-03-28 18:25:17 · chineseheadlinenews.com · 来源: 《新英格兰医学杂志》
对冠状动脉疾病遗传基础的研究,为阐释疾病机制、研发治疗手段、开展疾病预防以及进行风险预测带来了诸多进展。事实上,当代大多数冠状动脉疾病治疗药物,其作用靶点均为因潜在遗传机制而促进动脉粥样硬化发生的信号通路。单基因所致的冠状动脉疾病在人群中的发病率约为1/250,且这类疾病大多会导致血脂水平大幅升高。在人群层面,数百种效应量较小的常见基因变异,对疾病的影响则更为显著。这些变异可整合为多基因风险评分,用以评估个体相对于普通人群平均水平的遗传患病风险。多基因风险评分处于前5%的人群,其患病风险是评分处于平均水平人群的3至5倍;由多基因风险评分得出的相对风险,可与临床风险评分得出的绝对风险相乘,以获得更精准的风险评估结果。目前,将冠状动脉疾病多基因风险评分纳入临床实践的临床价值、成本效益以及具体实施策略,仍是亟待解答的关键问题。
冠状动脉疾病的发生,是行为、环境、遗传与随机因素共同作用的结果。吸烟、高血压、高血脂和糖尿病是公认的冠状动脉疾病可调控危险因素,人群一生中罹患该病的概率,男性接近1/2,女性约为1/3。一个多世纪前,Osler观察到心绞痛常呈家族聚集性发病后,提出遗传因素可能是冠状动脉疾病的病因。约30年前,双生子研究显示,致死性冠状动脉疾病的遗传度高达50%。2007年以来,大规模基因分型和基因测序研究已发现数百种与冠状动脉疾病易感性增加相关的基因变异。部分相关基因的蛋白产物已成为有效的治疗靶点,而其他基因则指向了目前尚未被探索的疾病发病机制。
在对出现胸痛综合征的患者进行临床评估时,询问冠状动脉疾病家族史是常规操作。本文将综述冠状动脉粥样硬化分子遗传起源的最新研究发现,并探讨这些研究成果当前及潜在的临床应用价值。
冠状动脉疾病的单基因形式
冠状动脉疾病最典型的分子遗传病因是家族性高胆固醇血症,这是一种不完全显性的单基因疾病。该疾病于1938年由Müller首次描述,在随后约70年里,它一直是唯一被证实的冠状动脉疾病遗传病因。家族性高胆固醇血症的杂合子患者在人群中的发病率约为4/1000,纯合子患者约为1/200000。杂合子家族性高胆固醇血症患者在45岁左右时,约20%会出现动脉粥样硬化相关病变。导致家族性高胆固醇血症的致病性基因变异,通常会使低密度脂蛋白受体(low-density lipoprotein (LDL) receptor)功能受损、载脂蛋白B (apolipoprotein B)功能改变,或使前蛋白转化酶枯草溶菌素9 ( proprotein convertase subtilisin/kexin type 9, PCSK9)的功能增强。
当低密度脂蛋白胆固醇水平显著升高时(成人>190毫克/分升,即4.9毫摩尔/升;儿童>150毫克/分升,即3.9毫摩尔/升),需高度怀疑家族性高胆固醇血症。若上述血脂升高同时伴随早发冠状动脉疾病蚌人史或家族史、睑黄瘤或肌腱黄瘤,临床怀疑度会进一步提高;在家族性高胆固醇血症的临床评分体系中,这些病症的权重仅次于显著升高的低密度脂蛋白胆固醇水平。普通人群中该疾病致病性变异的携带率约为0.4%,而低密度脂蛋白胆固醇水平超过190毫克/分升的人群中,携带率约为3.5%。
在经进一步检查疑似或确诊为家族性高胆固醇血症的人群中,基因变异的检出率分别为5%和24%。明确家族性高胆固醇血症的分子遗传学诊断具有重要临床意义,因为即使在低密度脂蛋白胆固醇水平相近的情况下,携带家族性高胆固醇血症特征性变异的人群,其冠状动脉疾病患病风险是无该变异人群的2至3倍。此外,经基因确诊的家族性高胆固醇血症患者,从低密度脂蛋白胆固醇降低治疗中获益更为显著;这一获益也体现在相关临床指南中,指南建议此类患者的低密度脂蛋白胆固醇控制目标,低于非家族性高胆固醇血症一级预防人群的目标。遗憾的是,全球范围内对家族性高胆固醇血症的基因检测应用不足,导致错失对一级亲属开展指南推荐的级联筛查的机会。目前,针对儿童进行家族性高胆固醇血症的人群筛查正处于研究阶段,以期通过早期预防性治疗降低其冠状动脉疾病患病风险。
其他单基因形式的冠状动脉疾病极为罕见,在该病的整体高发病率中仅占极小比例。常染色体隐性遗传病,如常染色体隐性高胆固醇血症(由低密度脂蛋白受体衔接蛋白1 (LDLRAP1)基因变异导致)、谷甾醇血症(由ABCG5和ABCG8基因变异导致)以及弹性假黄瘤(由ABCC6基因变异导致),通常与早发冠状动脉疾病相关。一氧化氮信号通路相关基因(GUCY1A1和PDE5A)、甘油三酯调控相关基因(APOA5)、胆固醇转运相关基因(SCARB1)中的罕见变异,也被证实与早发冠状动脉疾病有关。在开展分子遗传学检测的扩展基因组合中,除了家族性高胆固醇血症的经典相关基因(低密度脂蛋白受体LDLR基因、载脂蛋白BAPOB基因、前蛋白转化酶枯草溶菌素9PCSK9基因)外,还可纳入上述这些存在临床意义变异的基因。
冠状动脉疾病的多基因遗传因素
与低密度脂蛋白受体基因等罕见致病变异对患者健康造成的严重损害不同,效应量较小的常见风险等位基因,在人群层面对冠状动脉疾病的影响更为重要。20世纪50年代,Platt和Pickering曾争论高血压的遗传方式为单基因遗传还是多基因遗传。后续的数学模型研究表明,多个效应量较小的常见风险等位基因,比效应显著的罕见变异,更容易引发高血压。
冠状动脉疾病的全基因组关联研究验证了这一假说。基因分型芯片可同时检测数十万个单核苷酸多态性的等位基因,结合经统计学插补的未分型单核苷酸多态性,能够高效开展常见变异的全基因组基因分型。全基因组关联研究通过对比患者与健康人群中各单核苷酸多态性的等位基因频率,筛选疾病相关变异;为排除多重检验的干扰,通常将P值<5×10??作为全基因组显著关联的标准。最新的冠状动脉疾病全基因组关联研究荟萃分析,纳入了超18万名患者,总研究对象超100万人,共发现346个具有全基因组显著关联的风险区域(即基因座)(图1)。
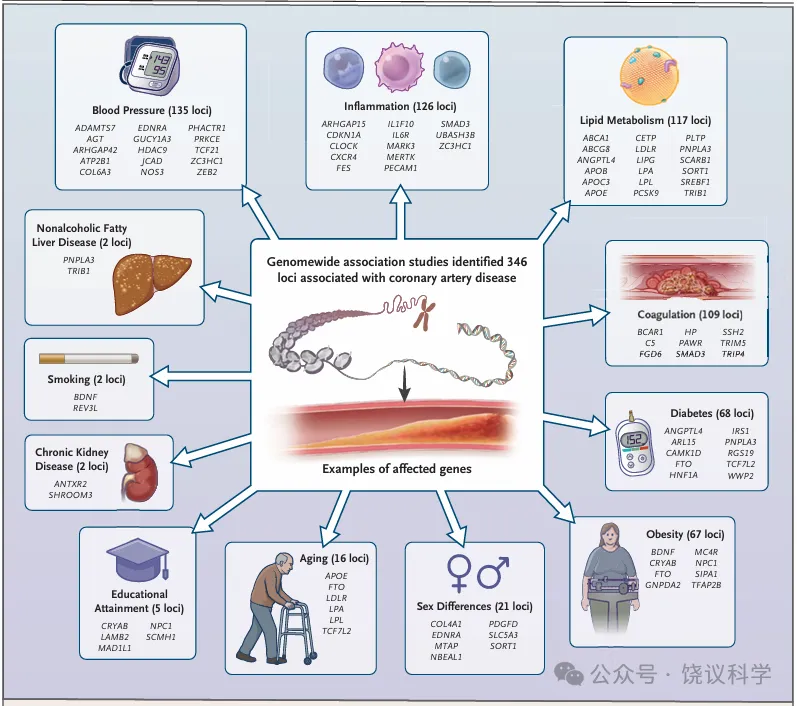
图1与冠状动脉疾病相关的基因组基因座
全基因组关联研究共发现346个与冠状动脉疾病显著相关的基因组基因座。本图展示了其中部分基因座对应的致病基因,这些基因也被证实与冠状动脉疾病的已知危险因素、风险修饰因子和相关临床疾病显著相关。括号内为同时与冠状动脉疾病和相应表型存在全基因组显著关联的基因座数量(部分基因座与多种表型显著相关)。另有76个风险基因座与上述表型均无关联,其与冠状动脉疾病相关的机制尚未明确。交互式图表中展示了全部346个候选基因;对于候选基因不明确的基因座,展示了其核心单核苷酸多态性。更多信息可参见本文补充附录。
研究推测,仍存在更多与疾病相关的基因变异,其中频率更低、在全球范围内分布差异显著或效应量更小的风险等位基因,需要更大规模、更多样化的研究队列才能被识别,大规模测序研究或可填补这一研究空白。值得关注的是,这些遗传变异所影响的基因,在多种组织和细胞类型中均有表达,共同参与了冠状动脉疾病易感性的调控(图2)。这些研究发现主要应用于两个核心领域:心血管疾病风险预测和治疗手段的研发。
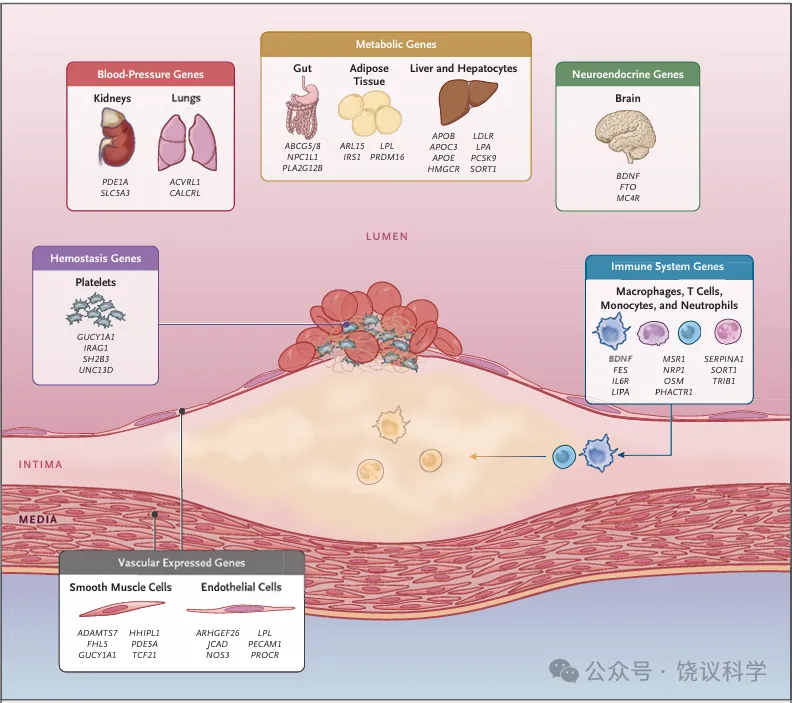
图2影响冠状动脉疾病患病风险的基因表达部位
本图展示了影响冠状动脉疾病患病风险的基因高表达的组织和器官,以及全基因组水平与冠状动脉疾病显著相关、且具有高组织特异性表达的代表性基因。图中中心为动脉壁,突出显示了参与动脉粥样硬化发生的关键细胞;动脉壁上方为与冠状动脉疾病病理生理相关的其他器官和组织。基因表达数据来源于人类蛋白质图谱,并经基因型-组织表达(GTEx)项目、STARNET研究及相关文献交叉验证。更多信息可参见本文补充附录。
心血管疾病风险预测
临床风险评估
对于无已知冠状动脉疾病的人群,临床指南建议通过整合临床因素的风险评分进行评估,以识别出动脉粥样硬化性心血管事件风险显著升高、需要接受预防性治疗的个体。这类风险评估结果受实际年龄影响较大,因此难以识别出年轻的高风险人群。尽管冠状动脉疾病家族史被公认为重要危险因素,但由于其无法提供足够的额外鉴别价值,目前的临床风险评分体系并未纳入这一指标。
多基因风险评估
单个冠状动脉疾病风险等位基因的效应量较小,无法用于疾病风险预测,但将这些信息整合为多基因风险评分后,可实现更精准的风险分层。由于众多常见风险等位基因的独立遗传特性,普通人群中冠状动脉疾病多基因风险评分呈正态分布(图3A)。评分处于前5%的人群,其患病风险是人群中五分位数中间水平人群的3至5倍(图3B),且这一结果与冠状动脉疾病家族史无关。由于具有全基因组显著关联的变异,仅占疾病相关变异的一小部分,目前的多基因风险评分纳入了所有具有信息价值的遗传变异(包括与冠状动脉疾病或卒中存在轻微关联的变异),以全面评估个体的遗传易感性。随着更大规模、更多样化的全基因组关联研究开展以及新分析方法的应用,多基因风险评分的预测效能持续提升。
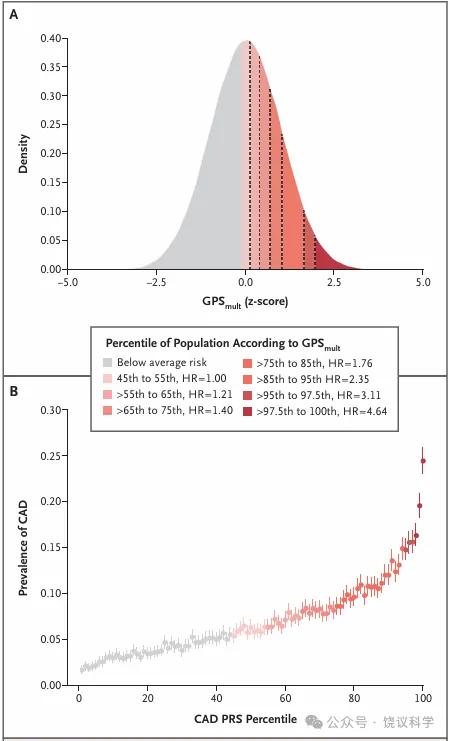
图3冠状动脉疾病(CAD,Coronary Artery Disease)的多基因风险评分(PRSs,Polygenic Risk Scores)
个体通过随机遗传获得数百种冠状动脉疾病风险等位基因,人群中携带的风险等位基因数量呈正态分布(见图A)。纵轴的密度代表经样本量校正后的每一个多基因风险评分标准差对应的观测数,曲线下总面积为1(多基因风险评分(GPS)参考既往发表的冠状动脉疾病相关评分)。图中展示了多基因风险评分高于均值人群的冠状动脉疾病风险比(HR, Hazard ratios)。图B显示,尽管单个风险等位基因的效应量较小,但它们具有协同作用,最终导致疾病风险呈指数级升高。两图数据均来源于英国Biobank。
临床与多基因风险联合评估
在完成基线临床风险评估的基础上,冠状动脉疾病多基因风险评分能发挥最大的临床价值。由多基因风险评分得出的相对风险,可与临床风险评分得出的绝对风险相乘,以优化风险评估结果。因此,若临床风险较低,多基因风险评分对冠状动脉疾病风险评估的影响也较小。例如,在英国Biobank 45至70岁的研究对象中,多基因风险评分筛查每5750人,仅能预防1起冠状动脉疾病事件。当患者存在冠状动脉疾病家族史时,高多基因风险评分的诊断价值会更高。同样,在10年内心肌保死或卒中临床发生概率为5%至10%的中危人群中,冠状动脉疾病多基因风险评分可将其中10%的人群归为高风险类别,其心血管疾病事件发生风险,是多基因风险评分非高风险人群的2倍(图4A)。采用这一风险分层策略,每筛查340人可额外预防1起心血管疾病事件,约占所有事件的7%。
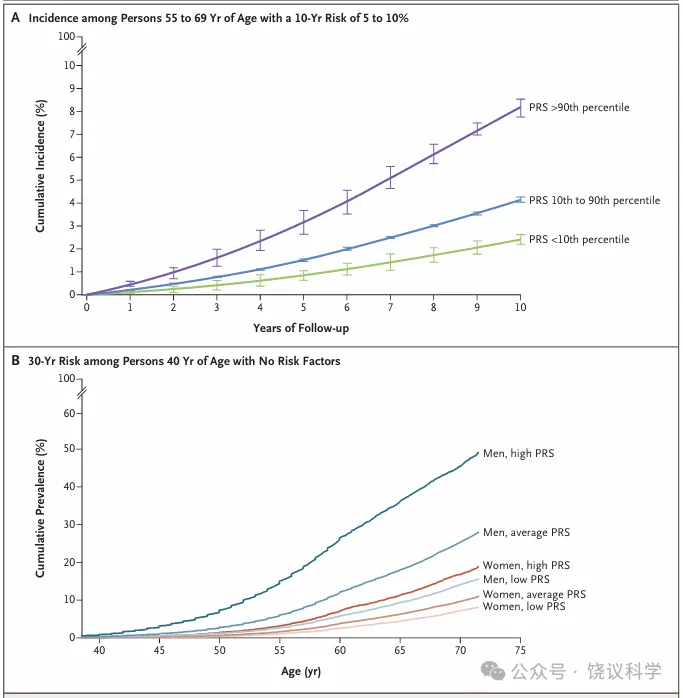
图4不同多基因风险类别的动脉粥样硬化性心血管疾病事件发生趋势
基于英国Biobank数据,图A显示在55至69岁的人群中,经SCORE2评分计算,其10年动脉粥样硬化性心血管疾病事件发生风险为5%至10%;尽管SCORE2等风险预测工具高估了英国Biobank研究对象的事件发生率,但实际发生率仍与多基因风险密切相关。研究样本被随机分为10组,计算平均累积发生率及标准误。图B同样基于英国Biobank数据,显示40岁时无临床危险因素的男性和女性,其冠状动脉疾病的长期患病风险也与多基因风险相关。目前使用的临床风险评分,无法准确预测年轻人群的冠状动脉疾病长期患病风险,而冠状动脉疾病多基因风险评分可为该人群的未来风险预测提供有价值的信息。
将多基因风险评分用于优化临床风险评估,与当前的临床指南相一致;指南建议结合其他因素,进一步实现个体化风险分层。对于经多基因风险评分归为高风险的人群,指南已为临床医生提供了明确的干预措施,包括进一步的诊断检查以及预防性使用调脂药物。对随机对照试验的回顾性分析一致表明,冠状动脉疾病斑多基因风险评分人群,从调脂治疗中获得的绝对和相对获益,均高于评分平均水平的人群(图5)。在一项针对冠状动脉疾病中危成人的单中心随机对照试验中,告知患者其多基因风险评分结果后,近10年内的主要不良心血管疾病事件发生率显著降低。
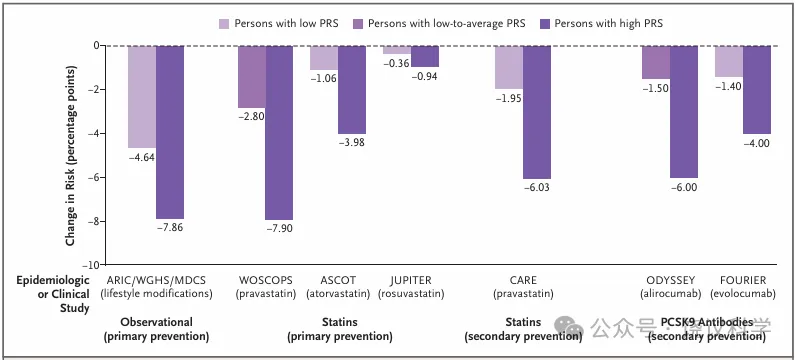
图5不同多基因风险评分人群通过生活方式干预或调脂治疗的风险降低情况
流行病学研究和临床试验表明,20年间健康的生活方式干预可降低动脉粥样硬化性心血管疾病的发生率,且高多基因风险评分人群的风险降低幅度最大。生活方式干预相关数据来源于动脉粥样硬化社区风险研究、女性基因组健康研究和马尔默饮食与癌症研究。同样,他汀类药物和前蛋白转化酶枯草溶菌素9抑制剂的临床试验一致表明,高多基因风险评分人群从治疗中获得的绝对风险降低幅度,显著高于低评分人群。调脂治疗相关数据来源于西苏格兰冠状动脉预防研究、盎格鲁-斯堪的纳维亚心脏结局试验、瑞舒伐他汀预防使用的合理性:一项干预试验评估、胆固醇和复发事件研究、阿利西尤单抗治疗急性冠状动脉综合征后的心血管结局评估试验,以及依洛尤单抗在高风险人群中降低心血管事件的进一步研究。更多信息可参见本文补充附录。
年轻成人是另一类能从冠状动脉疾病多基因风险评分中获益的人群;临床风险评分对该人群的校准效果较差,仅能识别出约1/4后续发生主要不良心血管疾病事件的个体。队列研究显示,40岁时无临床危险因素的男性,若多基因风险评分处于最高五分位数,其70岁前罹患冠状动脉疾病的风险为30%至40%,而评分处于最低五分位数的男性,该风险仅为10%(图4B)。这一信息具有重要临床意义,因为他汀类药物等预防性治疗,在疾病进展早期实施时效果更显著。此外,在传统危险因素患病率较低的生命早期,多基因风险对个体长期患病风险的贡献更大。基于多基因风险评分制定优先开展预防性治疗的终身风险模型,仍需前瞻性研究验证。
早发冠状动脉疾病患者是第三类可能从多基因风险评估中获益的人群;高多基因风险可能是此类患者发病的原因之一,因此多基因风险评分有助于明确其病因。在这类患者中,高多基因风险评分可预测心血管事件复发,但其预测效能低于在一级预防中的应用。尽管目前高多基因风险评分在确诊冠状动脉疾病患者中的临床应用价值尚未明确,但在治疗方案存在争议时,高评分可作为强化治疗的参考依据。
冠状动脉疾病多基因风险评分的应用仍存在诸多局限性。首先,由于其基础研究数据主要来源于欧洲裔人群,目前的多基因风险评分在不同种族人群中的预测效能存在差异,这一问题正通过新的跨种族冠状动脉疾病全基因组关联研究逐步解决。其次,目前尚无统一的共识性评分体系,也未制定标准化的报告规范。第三,当前的临床指南尚未纳入冠状动脉疾病多基因风险评分。第四,研究和应用方面仍存在诸多空白,例如多基因风险评分对临床决策的影响评估、成本效益分析,以及针对不同医疗体系人群的评分校准。最后,在医保统一覆盖相关检测前,因需要个人自付费用,该评分的公平可及性会受到限制。
冠状动脉疾病斑遗传风险人群的治疗
家族性高胆固醇血症
临床试验表明,与其他冠状动脉疾病风险人群相比,家族性高胆固醇血症患者从强化调脂治疗中获得的绝对获益更为显著。因此,临床指南建议,即使在青年时期,也应对家族性高胆固醇血症患者开展一级预防调脂治疗,将低密度脂蛋白胆固醇控制在<70毫克/分升(1.8毫摩尔/升)。根据欧洲指南,对于携带家族性高胆固醇血症致病性基因变异且存在持续性、临床显著高胆固醇血症的儿童,可启动他汀类药物治疗,将低密度脂蛋白胆固醇控制在<135毫克/分升(3.5毫摩尔/升)。纯合子家族性高胆固醇血症是危及生命的疾病,患者常在儿童期发生冠状动脉疾病,其显著升高的低密度脂蛋白胆固醇水平,需要在专科中心接受强化治疗。
高多基因风险
与家族性高胆固醇血症等主要通过单一危险因素发挥作用的单基因疾病不同,冠状动脉疾病多基因风险评分代表了多种致病性危险因素和未知风险通路的综合作用。但冠状动脉疾病的多基因风险仍可被显著调控:观察性研究表明,健康的生活方式可在很大程度上抵消高多基因风险评分带来的患病风险。此外,多项一级和二级预防随机对照试验的事后分析反复证实,他汀类药物或前蛋白转化酶枯草溶菌素9抑制剂治疗,能为冠状动脉疾病斑多基因风险评分人群带来更显著的绝对和相对风险降低。这些研究证实,降低低密度脂蛋白胆固醇是降低高多基因风险评分人群冠状动脉疾病患病风险的有效策略。
从遗传结构到新治疗策略的转化
利用冠状动脉疾病的遗传结构研发新的治疗手段,是一种极具前景的策略。由于等位基因的分配是随机的,且在个体一生中保持不变,风险等位基因可指向疾病的致病机制,从而为治疗靶点的筛选提供依据。事实上,有人类遗传学研究证据支持的在研药物,其获得监管部门批准的概率,远高于无遗传学证据支持的药物。
对导致家族性高胆固醇血症的低密度脂蛋白受体基因变异,以及冠状动脉疾病家族聚集性的研究,为研发肝脏低密度脂蛋白受体上调药物(如他汀类药物)奠定了基础。前蛋白转化酶枯草溶菌素9基因的罕见破坏性变异,可降低低密度脂蛋白胆固醇水平并减少冠状动脉疾病患病风险,这一发现推动了前蛋白转化酶枯草溶菌素9抑制剂的研发。依折麦布和贝派地酸的作用靶点基因(分别为NPC1L1和ACLY)变异与冠状动脉疾病相关,这一结果进一步验证了通过药物抑制这些基因的功能,可降低低密度脂蛋白胆固醇水平和冠状动脉疾病事件发生风险。
载脂蛋白(a)基因座是全基因组关联研究中首个被发现的冠状动脉疾病相关基因座,也是关联性最强的基因座;该基因决定了血清脂蛋白(a)水平,而脂蛋白(a)是一种高度遗传的、类似低密度脂蛋白胆固醇的大分子,也是潜在的冠状动脉疾病新可调控危险因素。基于载脂蛋白(a)基因变异与冠状动脉疾病相关的充分遗传学证据,目前针对阻断载脂蛋白(a)转录或功能的药物,正处于心血管结局临床试验阶段。其他正在研究的药物靶点,还包括血管生成素样蛋白3、血管生成素样蛋白4和载脂蛋白C3的编码基因产物;遗传学研究表明,这些基因可升高甘油三酯水平,增加冠状动脉疾病患病风险。
一氧化氮信号通路相关的部分罕见和常见变异与冠状动脉疾病患病风险增加、血压升高相关。一项观察性研究表明,磷酸二酯酶5抑制剂治疗与冠状动脉疾病事件发生率降低相关,但后续的临床试验尚未证实这一结果。跨膜蛋白SVEP1的一个氨基酸替换变异可增强其功能,进而促进血管平滑肌细胞的炎症反应,增加冠状动脉疾病患病风险。此外,实验研究表明,通过抗体或疫苗阻断解整合素金属蛋白酶7具有潜在治疗价值。对相关炎症分子的遗传学分析,筛选出了NLRP3炎症小体中可能的致病位点,这一结果也在后续的临床试验中得到证实。SH2B3基因的一个常见氨基酸替换变异,可通过促进中性粒细胞胞外陷阱形成和动脉血栓形成,增加冠状动脉疾病患病风险。全基因组关联研究的信号还集中在细胞特异性信号通路上,如内皮细胞中参与动脉粥样硬化保护过程的CCM2和TLNRD1通路。
阐明冠状动脉疾病的遗传基础,有助于区分潜在的致病性生物标志物和混杂生物标志物。这种被称为孟德尔随机化(mendelian randomization)的研究方法,利用仅与研究暴露因素相关的遗传变异(即工具变量instrumental variables)进行分析:若暴露因素与疾病之间存在因果关联,那么影响该暴露因素的遗传变异,也应与疾病存在相应的关联。该方法已被用于验证冠状动脉疾病的危险因素,如低密度脂蛋白胆固醇和甘油三酯水平升高、高血压、肥胖、脂蛋白(a)水平升高以及2型糖尿病。如上所述,多个针对这些危险因素的药物,其作用机制均为抑制全基因组关联研究发现的冠状动脉疾病相关基因功能,这也证实了这些药物针对的是疾病的关键致病机制。孟德尔随机化研究还帮助排除了部分生物标志物作为冠状动脉疾病致病因素的可能性,如低血浆高密度脂蛋白胆固醇水平、低维生素D水平、高血浆C反应蛋白水平和高尿酸水平。尽管这些生物标志物与冠状动脉疾病存在显著的流行病学相关性,但调控其血浆水平的遗传变异,与冠状动脉疾病患病风险无明确关联。
在随机对照试验难以开展的情况下,孟德尔随机化研究也为理解冠状动脉疾病的患病风险提供了有价值的证据。例如,孟德尔随机化研究表明,身高较矮与冠状动脉疾病患病风险增加存在因果关联,而习惯性饮酒可能增加冠状动脉疾病的患病风险。
结论
更大规模的全球全基因组关联研究和测序研究,将为明确相关DNA变异、致病基因及下游机制提供更精准的信息,同时也将有助于进一步优化和标准化冠状动脉疾病多基因风险评分。2007年开始的全基因组扫描研究,发现了大量遗传学证据,持续改变着人们对冠状动脉疾病发病机制的认知。每个人都携带数百种影响多种疾病机制的常见遗传变异,携带的风险变异越多,冠状动脉疾病患病风险越高。现有多种治疗手段的有效性已得到遗传学数据的验证,同时多个由遗传因素驱动的疾病通路,正成为新的治疗研究方向。以家族性高胆固醇血症变异为代表的特异性遗传信息,以及以多基因风险评分为代表的综合性遗传信息,持续为冠状动脉疾病的早期风险预测、预防和治疗开辟新的途径。
关键要点
冠状动脉疾病的遗传基础
效应显著的罕见功能缺失变异,直接将特定基因确定为治疗靶点,为药物研发提供了强有力的人类遗传学验证依据。
全基因组关联研究表明,常见遗传变异是冠状动脉疾病遗传风险的重要组成部分。
与冠状动脉疾病患病风险相关的变异,在多种器官和组织中发挥作用;其中多数变异通过已知的冠状动脉疾病核心发病通路介导风险,但部分变异的作用机制目前仍不明确。
遗传关联数狙酞通过孟德尔随机化开展因果推断研究提供了可能,该方法为区分冠状动脉疾病的致病性危险因素和相关性风险标志物提供了框架。
多基因风险评分将常见变异的累积效应整合为单一指标,用于评估冠状动脉疾病的遗传风险,该评分在人群中呈连续分布,且疾病事件在高分段人群中显著聚集。
多基因风险评分提供的信息,在很大程度上独立于家族史等传统临床危险因素,可优化新发和复发性冠状动脉疾病的风险分层。
遗传风险等位基因在个体受孕时即已确定,但其临床效应可被调控;有证据表明,生活方式干预和调脂治疗可降低高多基因风险评分人群的患病风险,且在疾病早期实施时效果更为显著。
目前冠状动脉疾病多基因风险评分的临床应用尚无共识,其在不同人群中的稳健性、增量价值、成本效益及实施策略等问题,仍有待进一步研究。
